Опухоли спинного мозга

Опухоли спинного мозга – новообразования, возникающие в этом органе и имеющие злокачественную или доброкачественную природу.
Их ключевая особенность состоит в том, что они состоят из атипичных тканей, которые очень быстро разрастаются, причем это происходит совершенно по другим механизмам, нежели в случае с нормальными клетками. Эти недуги способствуют нарушению нормального кровообращения позвоночника и при отсутствии лечения могут вести к тяжелым последствиям.
Классификация опухолей
Существуют разные классификации опухолей, поражающих позвоночник. Врачи делят их на доброкачественные и злокачественные. В зависимости от факторов, приводящих к их возникновению, они могут быть первичными (развиваются из клеток самого спинного мозга) или вторичными (проявляются в форме метастазов злокачественного образования, расположенного в другом органе).
Только 10% опухолей возникают непосредственно из нервных клеток спинного мозга. Более 60% новообразований – это менингиомы (атипичные клетки, вырастающие из твердых оболочек, окружающих позвоночник) и шванномы (ткани, которые образуются из оболочек вокруг нервов). Злокачественные образования формируются из глиальных клеток или соединительной ткани позвоночника.
В зависимости от происхождения и особенностей развития опухоли делятся на три группы:
- Экстрадуральные – это самый опасный вид патологии. Атипичные клетки растут либо из тел позвонка, либо из твердой мозговой оболочки. Проблема прогрессирует очень быстро, способствуя разрушению позвоночного столба. Такие патологии составляют 55% всех диагностируемых у пациентов опухолей.
- Интрадуральные (менингиомы или нейрофибромы) – располагаются под мозговой оболочкой. Такие проблемы диагностируются у больных в 40% случаев.
- Интрамедуллярные – развиваются в самом веществе спинного мозга или поражают отдельные нервы. Чаще всего подобные патологии возникают в шейном отделе. В подавляющем большинстве случаев они носят доброкачественный характер, но из-за особенностей локализации их бывает трудно удалить.
Новообразования делятся на несколько групп в зависимости от того, какой отдел позвоночника они поражают. Они могут быть локализованы в области шеи, грудины, поясницы или крестца. В зависимости от того, как они располагаются в позвонке, существует их классификация на задние и передние.
Основные симптомы заболеваний
Признаки развития опухолей могут существенно различаться в зависимости от локализации патологии и особенностей ее происхождения. Доброкачественные новообразования в большинстве случаев прогрессируют очень медленно, а потому могут протекать 2-3 года практически бессимптомно вплоть до момента постановки диагноза.Опухоли проявляются двумя группами расстройств:
Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- Корешковые – проявляются болевым синдромом.
Боль никак не связана с травмами, ушибами и двигательной активностью пациента. Чаще всего она локализуется в нижней части спины, иногда усиливается при движениях и в ночное время. Неприятные ощущения могут распространяться на область бедра, голени, стопы или рук.
Традиционные методы лечения радикулита, остеохондроза и прочих заболеваний позвоночника не помогают избавиться от дискомфорта, который с течением времени становится все более выраженным.
- Сегментарные – этими расстройствами чаще всего проявляются интрамедуллярные опухоли, это ключевой их признак.
Из-за поражения рогор спинного мозга снижается чувствительность рук, ног или груди. В этих областях притупляется восприятие тепла, холода или боли. Появляется неуклюжесть движений, большая доброкачественная опухоль может стать причиной значительного ухудшения осанки.
Самое тяжелое последствие – полный или частичный паралич конечностей, который лишает человека трудоспособности.
На поздних стадиях развития доброкачественные и злокачественные новообразования негативно влияют на работу других органов и систем человеческого организма. Так, могут нарушаться функции мочевого пузыря и кишечника.
Классификация опухолей по расположению
Новообразования имеют разные проявления и особенности в зависимости от локализации:
Поражен верхнешейный отдел позвоночника
- Верхнешейный отдел (2,5-5% случаев)
Новообразование возникает в районе позвонков С1-С4. Оно проявляется болями в затылочной области и в задней части шеи. Как правило, дискомфорт имеет приступообразный характер и зависит от расположения головы.Часто он настолько интенсивен, что пациент избегает любых движений и напряжения. Возникают и другие симптомы: онемение рук и плеч, чувство жжения и холода, слабость в конечностях. В некоторых случаях у больного возникает икота и расстройство дыхания.
- Нижнешейный отдел (18% случаев)Образование появляется в области позвонков С3-Д1. Начальные признаки проблемы – боль в шее или в руке. Затем возникает онемение, жжение или «мурашки» в этом районе.
Иногда болезнь начинается бессимптомно. Пациент может ощущать слабость в одной руке.
Через 2-3 года признаки недуга становятся более выраженными: атрофируются отдельные группы мышц конечностей, возможен полный паралич.
- Грудной отдел (50% случаев)Опухоли спинного мозга такой локализации отличаются самым быстрым течением: от момента их появления до полного развертывания клинической картины проходит не более 2-х лет. Это обусловлено узостью позвоночного канала в этой области (Д2-Д10) и быстрой компрессией мозга новообразованием.
Заболевание начинается с развития слабости в ногах или в одной конечности (со стороны опухоли). Возможны также боли корешкового характера, которые локализуются в области поясницы. На более поздних стадиях появляется утрата чувствительности, нарушение работы тазового аппарата, затруднение мочеиспускания (вплоть до необходимости установки катетера).
- Пояснично-грудной отдел (5-12% случаев)Область локализации проблемы – позвонки Д1-L1. Первый признак ее возникновения – боли в районе поясницы, которые отдают в ягодицу и бедро и напоминают по характеру ишиалгию. На этом этапе многие пациенты начинают лечение радикулита или ишиаса.
Затем к начальным симптомам присоединяется мышечная слабость в конечностях, затруднение мочеиспускания. Иногда на ногах больного появляются незаживающие трофические язвы. В предоперационном периоде возможна атрофия мышц ног. Больные с такой формой недуга имеют наибольшую склонность к образованию пролежней.
- Крестцовый отдел (16% случаев)Область локализации этих новообразований – L2-S5. Начальный симптом – сильные корешковые боли, которые делают практически невозможной нормальную жизнь. Они захватывают промежность и малый таз пациента.
Некоторые больные не могут лежать, а потому проводят целые дни на ногах и даже спят сидя. Использование анальгетиков дает кратковременный эффект. Еще один важный симптом – нарушения мочеиспускания.
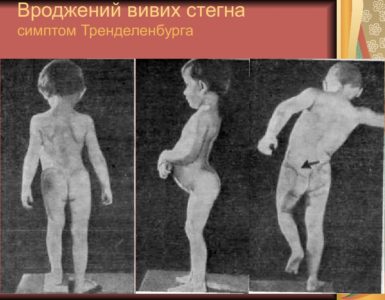
Опухоли спинного мозга у детей
Доброкачественные и злокачественные новообразования в области позвоночника у детей встречаются значительно реже, чем у взрослых. Лечение зависит от типа опухоли. Оно имеет некоторые особенности: врачу необходимо принять во внимание, что позвоночник еще растет.
Важно обеспечить послеоперационную стабильность позвоночного столба и сохранить его неврологические функции.Патологии в позвоночнике у детей имеют те же проявления, что и у взрослых. Возникает боль «простреливающего», ноющего или опоясывающего характера.
Она может захватывать не только спину, но и ноги, руки. Нарушается работа тазового аппарата. В запущенных случаях возможен паралич конечностей.Иногда заболевание проявляется на начальных этапах выпячиванием отдельной области позвоночника.
Это возникает тогда, когда опухоль прорастает в мягкие ткани.
Опухоли головного и спинного мозга в детском возрасте подразумевают только хирургическое лечение. Доброкачественные образования, не прорастающие в мозговое вещество, можно удалить полностью. В этом случае недуг больше не будет беспокоить ребенка. Если опухоль имеет внутримозговой рост, она поддается только частичной резекции. При ее дальнейшем росте потребуется повторная операция.
Особенности диагностики опухолей позвоночника
Ключевой шаг в диагностике – тщательное медицинское обследование. При первых признаках заболевания необходимо обратиться к неврологу, который назначит несколько тестов и снимков. К числу относится:
- Рентгенография – это исследование помогает найти возможную причину боли (перелом, инфекция, доброкачественное новообразование и т.д.). В диагностике опухолей и при определении их вида этот тест не очень надежен.
- Компьютерная томография – снимок, созданный путем обработки одновременно серии рентгеновских изображений. Он показывает форму позвоночного канала, его окружение и содержание.
- Магнитно-резонансная терапия – трехмерные изображения позвоночника, отдельных нервов и позвонков. Этот метод исследования помогает визуализировать новообразования и иные патологии.
Перечисленные выше исследования позволяют определить факт наличия опухоли спинного мозга, но не указывают на ее тип.
Чтобы выявить характер патологии (доброкачественная или злокачественная), необходимо взять на пробу кусочек ткани (биопсия) и изучить ее под микроскопом. Если у человека рак, такой анализ помогает понять, какой именно, и выбрать правильную тактику лечения.
В зависимости от предварительного диагноза пациенту могут назначить другие обследования: МРТ всего тела или КТ брюшной полости и легких.
Лечение доброкачественных и злокачественных образований
Существует два основных метода лечения опухолей: нехирургическое и хирургическое. Первый вид терапии включает наблюдение, лучевую и химиотерапию.
Если новообразование не проявляет себя какими-либо симптомами и не прогрессирует, можно ограничиться наблюдением с регулярным выполнением контрольных снимков КТ или МРТ.Что касается лучевой и химиотерапии, то они эффективны лишь в ограниченном числе случаев.
Некоторые опухоли головного и спинного мозга хорошо поддаются их воздействию, однако метастатические образования устойчивы к ним, а потому единственным выходом становится операция.
Хирургическое лечение назначается по следующим показаниям:
- постоянная боль, не поддающаяся устранению никакими другими методами;
- сдавление позвоночника;
- необходимость стабилизировать позвоночный столб из-за патологического перелома.
Особенности проведения операции зависят от типа новообразования. Например, первичные опухоли легко устраняются путем удаления части позвонка. Метастатические образования редко излечиваются полностью хирургическим путем.
Операция в этом случае рассматривается как паллиатив, позволяющий купировать боль и стабилизировать состояние пациента.
Опухоли головного и спинного мозга – это серьезный недуг, который способен существенно снизить качество жизни пациента.
Важное условие успешного лечения – своевременная диагностика, потому что на поздних стадиях развития заболевания патологические изменения могут стать необратимыми.
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются…
- Много способов перепробовано, но ничего не помогает…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Источник: https://onedr.ru/drugie_bolezni/opuholi-spinnogo-mozga.html
Классификация опухолей головного и спинного мозга

Доброкачественные и злокачественные опухоли мозга
Что такое опухоль мозга? Это различные внутричерепные новообразования: доброкачественные и злокачественные, входящие в гетерогенную группу.
Они возникают в связи с запуском процесса аномального неконтролируемого деления онкоклеток или в связи с метастазированием из первичных опухолей других органов.
Ранее эти клетки (нейроны, глиальные и эпендимальные клетки, олигодендроциты, астроциты) были нормальными и составляли ткань мозга, его оболочек, гипофиза и эпифиза – железистых мозговых образований, черепа.
Какие бывают опухоли головного мозга, раскрывает классификация опухолей ЦНС. В ней указывают виды опухолей головного мозга по их анатомическому расположению.
Классификация опухолей головного и спинного мозга (ЦНС), ВОЗ, 2007
Гистологические типы рака ГМ:
I. НЕЙРОЭПИТЕЛЬАЛЬНЫЕ ОПУХОЛИ:
- Олигодендроглиальные опухоли:
- Олигодендроглиома;
- Анапластическая олигодендроглиома.
- Олигоастроцитарные опухоли:
- Олигоастроцитома;
- Анапластическая олигоастроцитома.
- Миксопапиллярная эпендимома;
- Субэпендимома;
- Эпендимома: клеточная, папиллярная, светлоклеточная, таницитарная.
- Анапластическая эпендимома.
- Опухоли хориоидного сплетения:
- Папиллома хориоидного сплетения;
- Атипическая папиллома хориоидного сплетения;
- Карцинома хориоидного сплетения.
- Другие нейроэпителиальные опухоли:
- Астробластома;
- Хордоидная глиома третьего желудочка;
- Ангиоцентрическая глиома.
- Нейрональные и смешанные нейронально-глиальные опухоли:
- Диспластическая ганглиоцитома мозжечка (болезнь Лермитт&Дюкло);
- Инфантильная десмопластическая астроцитома/ганглиоглиома;
- Дисэмбриопластическая нейроэпителиальная опухоль;
- Ганглиоцитома;
- Ганглиоглиома;
- Анапластическая ганглиоглиома;
- Центральная нейроцитома;
- Экстравентрикулярная нейроцитома;
- Мозжечковая липонейроцитома;
- Папиллярная глионейрональная опухоль;
- Розеткообразующая глионейрональная опухоль четвертого желудочка;
- Спинальная параганглиома (терминальной нити конского хвоста).
- Опухоли шишковидной железы:
- Пинеоцитома;
- Опухоль эпифиза промежуточной степени злокачественности;
- Пинеобластома;
- Папиллярная опухоль шишковидной железы;
- Опухоль паренхимы шишковидной железы промежуточной степени злокачественности.
- Медуллобластома;
- Десмопластическая/нодулярная медуллобластома;
- Медуллобластома с выраженной нодулярностью;
- Анапластическая медуллобластома;
- Крупноклеточная медуллобластома;
- Меланотическая медуллобластома;
- Примитивная нейроэктодермальная опухоль ЦНС (PNET);
- Нейробластома ЦНС;
- Ганглионейробластома ЦНС;
- Медуллоэпителиома;
- Эпендимобластома;
- Атипическая тератоидная/рабдоидная опухоль.
II. ОПУХОЛИ ЧЕРЕПНО-МОЗГОВЫХ И ПАРАСПИНАЛЬНЫХ НЕРВОВ:
- Шваннома (неврилеммома, невринома): клеточная, плексиформная, меланотическая.
- Нейрофиброма: плексиформная.
- Периневрома: интраневральная периневрома, злокачественная периневрома.
- Злокачественная опухоль периферического нерва (ЗОПН): эпителиоидная с мезенхимальной дифференцировкой, меланотическая с железистой дифференцировкой.
III. ОПУХОЛИ ОБОЛОЧЕК:
- Опухоли из менинготелиальных клеток:
- Типическая менингиома: менинготелиоматозная, фиброзная, переходная, псаммоматозная, ангиоматозная, микрокистозная, секреторная с обилием лимфоцитов, метапластическая.
- Атипическая менингиома;
- Хордоидная менингиома;
- Светлоклеточная менингиома;
- Анапластическая менингиома;
- Рабдоидная менингиома;
- Папиллярная.
- Mезенхимальные опухоли оболочек (неменинготелиоматозные):
- Липома;
- Ангиолипома;
- Гибернома;
- Липосаркома;
- Солитарная фиброзная опухоль;
- Фибросаркома;
- Злокачественная фиброзная гистиоцитома;
- Лейомиома;
- Лейомиосаркома;
- Рабдомиома;
- Рабдомиосаркома;
- Хондрома;
- Хондросаркома;
- Остеома;
- Остеосаркома;
- Остеохондрома;
- Гемангиома;
- Эпителиоидная гемангиоэндотелиома;
- Гемангиоперицитома;
- Анапластическая гемангиоперицитома;
- Ангиосаркома;
- Саркома Капоши;
- Саркома Юинга.
- Первичные меланотические поражения:
- Диффузный меланоцитоз;
- Меланоцитома;
- Злокачественная меланома;
- Менингеальный меланоматоз.
- Другие опухоли, относящиеся к оболочкам:
- Лимфомы и опухоли кроветворной системы:
- Злокачественная лимфома;
- Плазмоцитома;
- Гранулоцитарная саркома.
- Герминома;
- Эмбриональная карцинома;
- Опухоль желточного мешка;
- Хорионкарцинома;
- Тератома: зрелая, незрелая.
- Тератома со злокачественной трансформацией.
- Смешанная герминогенная опухоль
- Краниофарингиома: адамантинозная, папиллярная,
- Зернистоклеточная опухоль;
- Питуицитома;
- Веретеноклеточная онкоцитома аденогипофиза.
- Метастатические опухоли наследственные опухолевые синдромы с вовлечением нервной системы:
- Нейрофиброматоз первого типа;
- Нейрофиброматоз второго типа;
- Синдром Гиппель-Линдау;
- Туберозный склероз;
- Синдром Ли-Фраумени;
- Синдром Ковдена;
- Синдром Тюрко;
- Синдром Горлина.
IV. НЕКЛАССИФИЦИРУЕМЫЕ ОПУХОЛИ ГОЛОВНОГО МОЗГА
Метастазы при раке мозга образуют вторичное злокачественное образование. Онкоопухоль 3-4 стадии может метастазировать по оболочкам и ликворным путям ЦНС и за ее пределами.
По локализации опухоли мозга бывают:
- внутримозговые;
- внутрижелудочковые;
- внемозговые;
- промежуточная группа (тератомы, эмбриональные опухоли);
- самостоятельная группа (метастатические узлы, кисты, опухоли неясного происхождения и т. д.).
Любая опухоль, несмотря на гистотип, размеры и степень злокачественности имеет неблагоприятные последствия:
- опухолевые ткани растут в пределах черепа и сдавливают жизненно важные структуры мозга, что приводит к летальному исходу;
- новообразование вызывает окклюзивную гидроцефалию;
Степень злокачественности определяют по гистологическому аспекту ткани и используют такие критерии:
- сходство онкоклеток со здоровыми;
- степень роста;
- неконтролируемый рост клеток и его индикаторы;
- некроз опухоли (наличие мертвых клеток);
- новообразованные сосуды при опухолевом ангиогенезе;
- инфильтрацию в окружающие ткани.
Распространенные типы первичной опухоли головного мозга
К самым распространенным типам относятся:
I. Глиомы: астроцитомы, эпендиомы и олигодендроглиомы
Они возникают в глиальных клетках в любой зоне головного мозга и в любом возрасте. Наиболее агрессивная опухоль из астроцитом – мультиформная глиобластома с неблагоприятным прогнозом. Она может развиваться в области:
Астроцитомы составляют 50% от всех опухолей, возникающих в белом веществе мозга. Астроцитомы бывают: фибллярными (протоплазматическими, гемистоцитическими), анапластическими, глиобластомами (гигантоклеточными, глиосаркомами), пилоцитарными, плеоморфными ксантоастроцитомами, субэпендимарными гигантоклеточными.
Эпендиомы составляют 5-8% всех опухолей и развиваются чаще в желудочках головного мозга. Олигодендроглиомы, включая анапластическую, составляют 8-10%. Все типы глиом по злокачественности разделяются на 4 степени.
На поздних стадиях глиомы проявляются:
- резкими головными болевыми синдромами;
- судорогами, парезами и параличами, мышечной слабостью;
- нарушением речи, зрения, осязания и координации;
- изменением поведения и мышления, снижением памяти.
Симптомы зависят от дислокации опухоли в мозге. Если она в лобной доле, у больного изменяется настроение и личность, парализует одну сторону тела.
В височных долях опухоли приводят к проблемам с памятью, речью и координацией, в теменной доле – к проблемам с осязанием, мелкой моторикой и письмом.
Новообразования в мозжечке нарушают координацию и баланс, в затылочной доле – зрение и приводят к зрительным галлюцинациям.
II. Мультиформные глиобластомы
Онкообразования относятся к самым распространенным и агрессивным формам среди всех опухолей мозга. Их также называют астроцитомой и глиомой 4 степени злокачественности.
Глиобластомы быстро растут и четких границ не имеют. Они сдавливают мозг и прорастают в него, после чего мозг начинает необратимо разрушаться. Чаще это происходит с больными мужчинами 40-70 лет. При распространении на оба полушария и прорастания на 30 мм внутрь мозга опухоль считается неоперабельной.
III. Эпендимомы
Эпендермальные клетки, выстилающие изнутри желудочки мозга, а также клетки, расположенные в пространстве головного и спинного мозга, заполненного жидкой субстанцией, дают начало эпендимомам. Злокачественными считают эпендимомы 2 и 3 степени. Они развиваются в любой зоне головного мозга и позвоночника и метастазируют в спинной мозг посредством спинномозговой жидкости.
Эпендимомы чаще проявляются у детей, из них 60% проживают менее 5 лет. Чаще всего опухоль дислоцируется в задней ямке мозга (ямке черепа сзади). При этом повышается внутричерепное давление, походка становится неуклюжей и неустойчивой. Больному трудно глотать, говорить, писать, решать задачи, ходить. Изменяется походка, поведение и личность. Больные становятся вялыми и раздражительными.
IV. Медуллобластомы
Развиваются из эмбриональных клеток в черепной ямке, чаще у детей. Опухоли бывают бледно-коричневого цвета, местами имеют четкое отграничение от тканей мозга.
В связи с инфильтративным ростом они способны врастать в окружающие ткани. Приводят к гидроцефалии за счет блокирования четвертого желудочка мозга.
Медуллобластомы (меланотическая и медулломиобластома из мышечных волокон) часто метастазируют в спинной мозг.
Злокачественными считают опухоли 2-4 стадии.
Наиболее частые симптомы у больных проявляются:
- синдромами головной боли;
- непонятной тошнотой и рвотой;
- проблемами при ходьбе, потерей равновесия;
- замедлением речи, нарушением письма;
- сонливостью и вялостью;
- снижением веса или увеличением.
V. Опухоли шишковидной железы
Шишковидная железа предназначена для выполнения эндокринной функции. Ее составляют нейронные клетки (пиноциты). Они связаны с клетками сетчатки, чувствительной к свету. Опухоли железы шишковидной встречаются редко в возрасте 13-20 лет. К ним относят:
- пинеоцитому – опухоль, растущую медленно и состоящую из зрелых пинеалоцитов, дислоцируется в эпифизе;
- пинеобластому – опухоль с высокой степенью злокачественности и способностью к метастазированию;
- новообразование паренхимы железы шишковидной с непредсказуемым течением. Чаще случается у детей.
К вторичным онкоопухолям относят метастатические новообразования. Иногда невозможно определить источник метастазов, поэтому такие опухоли называют образованиями неизвестного происхождения. Симптомы вторичных опухолей идентичны симптомам первичного рака.
Классификация по системе TNM и стадии рака мозга
Основным в диагностике рака мозга является, точное установление стадии болезни. Самой распространенной считается классификацией по системе TNM.
Согласно ей выделяют три стадии рака головного мозга:
- Т (tumor, опухоль) — стадия, при которой опухоль достигает определенной величины и размера:
- Т1 – значение присваивается новообразованиям, которые имеют размеры: до 3 см при видах рака подмозжечковой зоны; до 5 см – для надмозжечковых образований;
- Т2 – при превышении узла вышеуказанных размеров;
- Т3 – опухоль прорастает в желудочки;
- Т4 – новообразование большое, и распространяется на вторую половину головного мозга.
- N (nodes, узлы) — стадия, на которой определяется степень вовлечения лимфатических узлов в опухолевые процессы;
- М (metastasis, метастазирование) — стадия метастазов.
Что касается показателей N и M, они не имеют в данной ситуации большого значения, важным в этой ситуации, знать, какой размер опухоли, так как размер черепа ограничен. Появление еще одного или нескольких образований приводит к серьезным нарушениям работы головного мозга. Возникает опасность сдавливания и нарушения функций отдельных элементов.
С определенным периодом времени классификация была расширена еще двумя характеристиками:
- G (gradus, степень) — степень злокачественности;
- P (penetration, проникновение) — степень прорастания стенки полого органа (используется только для опухолей желудочно-кишечного тракта).
Стадии рака головного мозга:
- 1 стадия говорит о том, что новообразование небольшого размера и растет достаточно медленно. Под микроскопом появляются практически нормальные клетки. Данный тип распространяется довольно редко, так как может быть извлечен хирургическим вмешательством.
- 2 стадия – опухоль растет медленно. Отличается от первой степени величиной новообразования и строением клеток.
- З стадия — опухоль, которая быстро растет и стремительно распространяется. Клетки существенно отличаются от нормальных.
- 4 стадия – быстрорастущая опухоль, которая дает метастазы по всему организму. Лечению не поддается.
Информативное видео:
Источник: http://onkolog-24.ru/vidy-i-klassifikaciya-opuxoli-mozga.html
Опухоли головного и спинного мозга у взрослых

В 2002 году в России было зарегистрировано 5320 новых случаев злокачественных опухолей головного и спинного мозга. Прирост заболеваемости по сравнению с 1993 годом составил 36%.
Показатель заболеваемости равен 3,7 на 100 тыс. населения.
В 2004 году в США будет диагностировано 18400 новых случаев опухолей головного и спинного мозга (10540 случаев – у мужчин и 7860 – у женщин).
За этот же год 12690 больных может умереть от этих опухолей (7200 мужчин и 5490 женщин).
Эти опухоли составляют 1,4% от общего числа злокачественных опухолей и 2,4% от числа всех смертельных исходов от рака. Эти данные касаются как взрослых, так и детей.
Факторы риска опухолей головного и спинного мозга
Существуют некоторые факторы риска, связанные с возникновением этих опухолей.
Факторы окружающей среды.
Единственным установленным фактором риска окружающей среды является радиация. В прежние годы детям, страдавшим дерматомикозом волосистой части головы, вызванным грибковой инфекцией, применялась лучевая терапия в низких дозах.
Впоследствии это привело к повышенному риску возникновения опухолей головного мозга. В настоящее время большинство опухолей головного мозга вызывается облучением головы по поводу других видов злокачественных опухолей.
Имеются предположения, что воздействие винилхлорида (бесцветный газ, применяющийся при изготовлении пластмассовых изделий), аспартама (заменитель сахара) и электромагнитных полей мобильных телефонов или линий высоковольтных передач может сопровождаться повышенным риском развития опухолей головного мозга.
Нарушения иммунной системы.
Нарушения иммунной системы могут быть врожденными, в результате лечения других опухолей, профилактики отторжения пересаженных органов или СПИДа (синдром приобретенного иммунодефицита).
У людей с измененной иммунной системой имеется повышенный риск возникновения лимфом головного и спинного мозга. Лимфомы происходят из лимфоцитов – клеток иммунной системы. Обычно они развиваются в лимфатических узлах и значительно реже в головном и спинном мозге.
Семейный анамнез.
Иногда отмечаются множественные случаи опухолей головного и спинного мозга у членов одной семьи. Обычно у больных с семейным раковым синдромом возникают множественные опухоли в молодом возрасте.
Нейрофиброматоз 2 типа является наследуемым заболеванием и ассоциируется с развитием шванном слухового нерва, множественными менингеомами или эпендимомами спинного мозга.
У больных туберозным склерозом (другое наследуемое заболевание) могут развиваться гигантоклеточные астроцитомы наряду с доброкачественными опухолями кожи, сердца и почек.
Синдром Von Hippel-Lindau ассоциируется с возникновением гемангиобластом (опухолей кровеносных сосудов) мозжечка или сетчатки, а также раком почки.
Возможна ли ранняя диагностика опухолей головного и спинного мозга?
В настоящее время не существует методов скрининга (доклинического выявления) опухолей головного и спинного мозга. У большинства больных выживаемость зависит в основном от типа опухоли и ее локализации и в меньшей степени от срока выявления.
В большинстве случаев ранняя диагностика и лечение в малой степени влияют на выживаемость.
Симптомы опухолей головного и спинного мозга
Подозрение на опухоль головного и спинного мозга возникает при появлении симптомов, которые обычно развиваются постепенно и со временем отягощаются. Однако в некоторых случаях эти симптомы могут возникнуть внезапно.
Раннее выявление опухоли головного мозга зависит от ее локализации. Опухоли, возникшие в наиболее важных структурах головного мозга, могут давать симптомы в более ранние сроки, чем те, которые развились в менее важных структурах.
Опухоли головного и спинного мозга нередко нарушают функции в той области, где они возникли. Например, опухоли спинного мозга часто вызывают онемение и слабость нижних конечностей.
Опухоли головного мозга, расположенные в любой его области, могут вызывать повышение внутричерепного давления, что приводит к головной боли, тошноте, рвоте, появлению пелены пред глазами. Головная боль отмечается у 50% больных.
Указанные симптомы не являются специфичным только для опухолей головного и спинного мозга и могут встречаться при других заболеваниях. Менее 1% головных болей вызвано опухолями головного мозга. 10% припадков у взрослых являются причиной опухолей головного мозга.
Диагностика опухолей головного и спинного мозга
При подозрении на опухоль головного или спинного мозга назначается соответствующее обследование.
Во время беседы с Вами врач расспросит о признаках и симптомах заболевания, семейном анамнезе и проведет общее и неврологическое обследование. При необходимости к консультации могут быть привлечены невропатолог и нейрохирург.
Методы исследования:
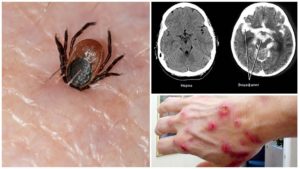
Наиболее часто у людей с подозрением на опухоль головного и спинного мозга применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), что позволяет установить диагноз в 95% случаев.
При позитронно-эмиссионной томографии (ПЭТ) в вену вводится радиоактивная глюкоза, а затем проводится исследование, которое дает возможность определить степень накопления глюкозы в опухолевой и нормальной тканях.
Опухоли высокой злокачественности поглощают больше глюкозы по сравнению с нормальной тканью головного и спинного мозга. С другой стороны, опухоли низкой степени злокачественности накапливают меньше сахара, чем нормальные ткани.
Этот же метод позволяет оценить эффективность проводимого лечения, а также дает возможность отличить остаточную рубцовую ткань от опухолевой.
Ангиография. В вену или артерию вводится контрастное вещество, с помощью которого оценивается кровоснабжение опухоли, что помогает лучше спланировать операцию.
Биопсия. Проведенное обследование вышеуказанными методами дает возможность предположить наличие опухоли, однако окончательный диагноз устанавливается только после микроскопического исследования подозрительного на опухоль кусочка удаленной ткани.
Спинно-мозговая пункция производится в поясничной области с целью получения небольшого количества спинномозговой жидкости для микроскопического исследования с целью выявления опухолевых клеток.
Эта процедура особенно необходима у больных лимфомой, так эта она нередко распространяется в спинномозговой канал.
Лечение опухолей головного и спинного мозга
Опухоли центральной нервной системы (ЦНС) лечатся с помощью операции, облучения и химиотерапии. Нередко используются несколько методов.
К неинфильтрирующим астроцитомам относятся: ювенильные пилоцитарные астроцитомы, возникающие наиболее часто в мозжечке молодых людей, и субэпиндемальные гигантоклеточные астроцитомы, почти всегда ассоциированные с туберозным склерозом.
В большинстве случаев все эти опухоли лечатся хирургическим путем, и лишь при неполном удалении опухоли назначается лучевая терапия.
Астроцитомы низкой степени злокачественности.
В связи с тем, что эти опухоли инфильтрируют нормальную ткань головного мозга, их нельзя излечить с помощью операции.
После максимального удаления опухоли проводится лучевая терапия. Однако облучение у таких больных дает меньший эффект по сравнению с пациентами, страдающими астроцитомами высокой степени злокачественности. В связи с этим лучевая терапия может не назначаться вообще или быть отложена до момента появления симптомов.
Астроцитомы высокой степени злокачественности.
Эти разновидности астроцитом не излечиваются хирургически.
После максимального удаления опухоли проводится лучевая терапия с последующей химиотерапией. Наиболее часто используется противоопухолевый препарат CCNU (ЦЦНУ), другие препараты и их комбинации не позволяют улучшить результаты лечения.
Лимфомы.
Данные опухоли не лечатся с помощью операции, так как они имеют тенденцию широко распространяться по всему головному мозгу.
Роль хирургии заключается лишь в биопсии (взятии подозительного на опухоль кусочка ткани для микроскопического исследования). Стандартным методом лечения лимфом головного и спинного мозга является облучение.
Химиотерапия может также оказать положительный эффект. Исключение составляют больные лимфомой в сочетании со СПИДом.
Лимфомы лучше поддаются химиотерапии по сравнению с другими опухолями головного и спинного мозга.
При этом используются разнообразные комбинации противоопухолевых препаратов. Важное место в лечении больных лимфомами таких локализаций играют кортикостероиды, назначение которых может привести к сокращению размеров опухоли.
Применение лучевой терапии в сочетании с химиотерапией нередко позволяет добиться длительного улучшения (ремиссии).
При обнаружении опухолевых клеток в спинномозговой жидкости противоопухолевые препараты вводятся в спинно-мозговой канал.
Олигодендроглиомы.
Эти опухоли нельзя излечить с помощью одной операции, хотя такое вмешательство может облегчить симптомы и продлить жизнь. В этих случаях нередко проводится химиотерапия с последующим облучением.
Эпендимомы.
Данные опухоли не прорастают в нормальную ткань головного мозга и могут быть полностью удалены хирургическим путем. При наличии оставшейся опухоли назначается дополнительно лучевая терапия.
Менингеомы.
Больных с таким заболеванием можно излечить с помощью полного удаления опухоли. Некоторые опухоли, например, расположенные на основании черепа, нельзя удалить целиком. Некоторые из них являются злокачественными и могут рецидивировать (появляться вновь) после кажущегося полного удаления.
Шванномы.
Эти опухоли обычно бывают доброкачественными и эффективно лечатся хирургическим путем. При злокачественном варианте опухоли после операции назначается облучение.
Опухоли спинного мозга.
Такие опухоли лечатся по аналогии с опухолями головного мозга. Менингеомы подлежат хирургическому лечению, как и некоторые эпендимомы спинного мозга. При неполном удалении эпендимомы проводится лучевое лечение.
Астроцитомы спинного мозга нельзя полностью удалить хирургическим путем, поэтому после биопсии назначается облучение.
Некоторые опухоли чаще возникают у детей по сравнению со взрослыми. К ним относятся: астроцитомы ствола головного мозга, герминативные опухоли, опухоли области гипофиза, краниофарингеомы, опухоли сосудистого сплетения, медуллобластомы и примитивные нейроэктодермальные опухоли.
Средняя выживаемость больных астроцитомами низкой степени злокачественности или олигодендроглиомами составляет приблизительно 6-8 лет. У пациентов с анапластической астроцитомой средняя выживаемость – около 3 лет. Средняя выживаемость у больных глиобластомой составляет 12-18 месяцев.
Источник: http://www.pror.ru/forms/opuholi-golovnogo-i-spinnogo-mozga-u-vzroslyh
Опухоль спинного мозга: причины, симптомы, диагностика, лечение

Спинной мозг – отдел центральной нервной системы, который передает нервные импульсы от головного мозга к другим органам и системам, и в обратном порядке. Также он отвечает за нормальное функционирование мышц скелета, принимает участие в деятельности систем:
- дыхательной;
- сердечно-сосудистой;
- мочеполовой;
- пищеварительной.
Опухоли в спинном мозге или те, что расположены рядом, способны нанести непоправимый вред всему организму. Несмотря на то, что новообразования в спинном мозге диагностируются нечасто, для своевременного обнаружения патологии важно владеть некоторой полезной информацией. Болезнь может годами не давать о себе знать, а за упущенное время опухоль способна поразить соседние органы.
Классификация недуга
Образования в спинном мозге классифицируют согласно разным параметрам, имеющим значение для диагностики и дальнейшего лечения опухоли. В первую очередь, патология подразделяется на следующие типы:
– Первичный. Клетки новообразования состоят из нервных либо мозговых клеток.
– Вторичный. Является метастазами опухоли, расположенной в другом месте.
Зависимо от анатомической локализации опухоли подразделяются на:
Интрамедуллярные. Внутримозговые образования состоят из спинномозговых клеток и встречаются в 18-20% случаев патологий в спинном мозге. Месторасположение опухолей – внутри спинного мозга, они поражают его ткани. Интрамедуллярные опухоли в свою очередь делятся на:
- эпендимомы;
- астроцитомы;
- гемангиобластомы;
- олигодендроглиомы;
Экстрамедуллярные. Новообразования находятся вне мозга и составляют 80-82% из общего числа опухолей. Локализуются возле спинного мозга, не исключено их врастание. Экстрамедуллярные образования также классифицируют на:
- субдуральные (интрадуральные): поражают твердую оболочку спинного мозга и нервные корешки;
- эпи- или экстрадуральные (позвонковые): располагаются по обе стороны мозговой оболочки, представляют собой метастазы, незлокачественные и злокачественные опухоли.
По отношению к позвоночному каналу, новообразования бывают:
- Интравертебральные. Локализация – внутри спинномозгового канала.
- Экстравертебральные. Для них характерно разрастание извне позвоночного канала.
- Экстраинтравертебральные. Опухоли данного типа напоминают песочные часы. Одна часть расположена внутри позвоночного канала, другая – извне.
По типу распространения выделяют разновидности новообразований:
- краниоспинальные;
- шейного, грудного или пояснично-крестцового отделов;
- копчиковые и нижних крестцовых сегментов;
- конского хвоста.
По типу гистологии опухоли подразделяются на следующие:
- менингиомы;
- шваноммы;
- невриномы;
- ангиомы;
- гемангиомы;
- гемангиоперицитомы;
- эпендиомы;
- саркомы;
- олигодендроглиомы;
- медуллобластомы;
- астроцитомы;
- липомы;
- холестеатомы;
- демрмоиды;
- эпидермоиды;
- тератомы;
- хондромы;
- хордомы;
- метастазы.
Наиболее часто встречаются менингиомы. Все виды опухолей спинного мозга (ОСМ) являются патологическими новообразованиями – доброкачественными или злокачественными.
Причины образования опухолей спинного мозга
Появлению новообразований данного типа могут предшествовать следующие рискообразующие факторы:
- воздействие радиации на организм;
- ультрафиолетовое облучение;
- плохая экологическая ситуация;
- частое использование мобильного телефона;
- нахождение вблизи высоковольтных линий;
- воздействие микроволнового и электромагнитного излучения от бытовых приборов;
- влияние химических веществ или ядерных отходов;
- курение;
- генетические аномалии;
- употребление продуктов с нитратами и канцерогенами;
- семейный анамнез рака кожи, мочевого пузыря, молочной и поджелудочной железы.
Вероятность появления болезни также увеличивается с возрастом. Кроме того, медики выделяют специфические причины ОСМ:
- наследственный нейрофиброматоз;
- заболевание Хиппель-Линдау.
Появлению опухолей спинного мозга, как и других видов рака, обязаны также постоянные стрессы, отсутствие эмоционального равновесия.
Симптомы опухоли спинного мозга
Комплекс симптомов зависит от этиологии и тяжести патогенеза недуга. На начальной стадии развития болезни симптоматика выражена слабо. Преимущественно больной не подозревает о наличии опасного процесса в организме. Лечение опухоли спинного мозга наиболее эффективно при своевременном обращении за врачебной помощью. Поэтому при появлении следующих признаков, лучше показаться специалисту:
- боли в области спины либо шеи, как правило, переходящие на другие части тела;
- потеря чувствительности конечностей;
- нарушение функций двигательно-опорного аппарата;
- нарушение координации движений;
- онемения, как в месте локализации опухоли, так и в конечностях, в области головы, грудной клетки и живота;
- парезы;
- нарушение работы мочеполовой системы;
- дисфункция кишечника;
- снижение потенции;
- бесплодие;
- повышение внутричерепного или артериального давление;
- головные боли;
- повышение температуры тела;
- утрата массы тела.
Даже при незначительном дискомфорте в области спины необходимо обратиться к врачу. Клиническая картина ОСМ часто походит на остеохондроз или межпозвоночную грыжу.
Кроме того, спинномозговые опухоли включают такие синдромы:
1.Корешковый. Наблюдаются интенсивные боли, что усиливаются при кашле и чихании, при наклонах головы и физических нагрузках.
2.Броун-Секара. Клиническая картина выражена сенсорными расстройствами, в том числе снижением мышечно-суставной чувствительности и уменьшением температурного и болевого восприятия.
3.Полное поперечное поражение. В данном случае присутствуют расстройства тазовых функций и развитие пролежней, парезы.
Немалую роль в проявлении тех или иных симптомов играют размеры, тип и стадия развития онкопатологии. Один из самых главных признаков, который не стоит игнорировать – постоянная боль в спине, независящая от физических нагрузок. Прием обезболивающих препаратов при ОСМ не дает длительного эффекта.
Диагностика опухолей спинного мозга
Наличие современного диагностического комплекса в нейрохирургическом отделении городской клинической больницы имени А.К.Ерамишанцева позволяет проводить качественные анализы. Диагностика помогает выявить онкогены в крови пациента при наследственной предрасположенности. Прогрессивные технологии и методики предоставляют возможность:
- назначить профилактические противораковые меры;
- обнаружить первые признаки недуга;
- своевременно начать эффективное лечение опухоли.
В нашей клинике, после осмотра у невролога, применяются следующие методы дальнейшего мониторинга с целью определения местоположения и распространения онкообразования и его гистологического типа, выявления нарушений проходимости ликвора:
- магнитно-резонансная томография;
- УЗИ;
- компьютерная томография;
- радионуклидная диагностика;
- спинномозговая пункция и дальнейший анализ ликворной жидкости.
МРТ позвоночника сегодня считается наиболее безопасным и информативным методом исследования. Для максимально точной постановки диагноза необходимо провести исследование образцов тканей опухоли.
Способы лечения болезни
Основной метод лечения опухоли спинного мозга – ее удаление хирургическим путем. Операции назначаются после проведения полного обследования больного и точной постановки диагноза. Сегодня возможности нейрохирургов значительно увеличивает новейшее медицинское оснащение:
– техника для эндоскопии предоставляет возможность получить доступ к опухолям в труднодоступных местах;
– благодаря микрохирургическим инструментам, снижается риск проявления осложнений во время и после процедуры.
В наличии в нашем отделении нейрохирургии современные операционные микроскопы производства Германии с высшей степенью разрешения. Их применение позволяет хирургам не повредить здоровые участки.
Период восстановления после удаления опухолей доброкачественного характера колеблется от нескольких месяцев до двух лет. В 70% случаев удается добиться полного восстановления. В случае с интрамедуллярными и недоброкачественными образованиями, перспектива не такая утешительная. Метастатические опухоли, как правило, неоперабельные.
Дальнейшее лечение опухоли спинного мозга после хирургического вмешательства включает:
- химиотерапию;
- лучевую терапию.
Для реабилитации пациента назначаются физиотерапевтические методы, фиксацию позвоночника снаружи, обучение ходить заново. Целесообразно проведение социальной и психологической реабилитации.
Записаться на прием можно по контактному номеру. Мы предоставим бесплатную консультацию о лечении опухоли спинного мозга, приблизительных ценах и ответим на другие интересующие вопросы.
Стоимость оперативного удаления зависит от вида опухоли и характера хирургической процедуры. Мы гарантируем выполнение операций на высшем уровне и по адекватным ценам.
Операция по удалению опухолей спинного мозга
Новообразования в спинном мозге человека могут носить доброкачественный и злокачественный характер. Преимущественно для лечения назначается операция.
Хирургическое вмешательство проводится после полного обследования пациента, с помощью магнитно-резонансной и компьютерной томографии, а также УЗИ. Также понадобится спинномозговая пункция, с целью анализа ликворной жидкости и проведение радионуклидной диагностики.
Современные методы исследования позволяют максимально точно, определить размеры, локализацию и тип опухоли в спинном мозге.
В случае стремительного развития опухоли, увеличения ее до больших размеров, показано оперативное вмешательство. Метастатические образования, в большинстве, случаев неоперабельные. Кроме того, учитывается возраст, наличие хронических болезней у пациента и место расположения опухоли.
После предварительных исследований, осмотра у невролога и нейрохирурга, хирургические манипуляции назначаются в индивидуальном порядке.
Новейший инструментарий для эндоскопии и микрохирургические приборы позволяют проводить операции в нашей клинике, даже в труднодоступных участках и со сниженным риском возникновения осложнений у больного.
Источник: https://dr-zavalishin.ru/services/opuhol-spinnogo-mozga/



Add comment